[Kommunikationskompetenz von Medizinstudierenden: Evaluation eines neuen Kommunikationscurriculums an der Universität Augsburg]
Giulia Zerbini 1Philipp Reicherts 1
Miriam Reicherts 1,2
Nina Roob 2
Pia Schneider 1
Andrea Dankert 3
Sophie-Kathrin Greiner 4
Martina Kadmon 5
Veronika Lechner 3
Marco Roos 6
Mareike Schimmel 7
Wolfgang Strube 4
Selin Temizel 8
Luise Uhrmacher 9
Miriam Kunz 1
1 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Medizinische Psychologie und Soziologie, Institut für Theoretische Medizin, Augsburg, Deutschland
2 Universität Augsburg, Medizinische Fakultät, Medical Education Sciences (DEMEDA), Augsburg, Deutschland
3 Universitätsklinikum Augsburg, Psychoonkologischer Dienst, CCCA, Augsburg, Deutschland
4 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Psychiatrie, Psychotherapie und Psychosomatik, Augsburg, Deutschland
5 Universität Augsburg, Medizinische Fakultät, Dekanat, Augsburg, Deutschland
6 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Allgemeinmedizin, Augsburg, Deutschland
7 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Kinder- und Jugendmedizin, Augsburg, Deutschland
8 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Hygiene und Umweltmedizin, Augsburg, Deutschland
9 Universität Augsburg, Medizinische Fakultät, Lehrstuhl für Hämatologie und Onkologie, Augsburg, Deutschland
Zusammenfassung
Zielsetzungen: Die Vermittlung kommunikativer Kompetenzen spielt in der medizinischen Ausbildung eine zentrale Rolle. Ziel dieses Artikels ist es, ein neues Kommunikationscurriculum an der Medizinischen Fakultät der Universität Augsburg (KomCuA) zu beschreiben und zu evaluieren, welches von einem interdisziplinären Team basierend auf empfohlenen Qualitätsstandards (d.h. helikal, integriert, longitudinal) konzipiert wurde.
Methoden: An der Online-Studie nahmen insgesamt 150 Medizinstudierende aus den Semestern 1., 3. und ≥5. teil. Mithilfe numerischer Bewertungsskalen und validierter Fragebögen wurden Aspekte wie Kommunikationskompetenz, Veränderungen in Qualität und Sicherheit der eigenen Kommunikation und Nutzen der Übungen mit Schauspielpatient*innen erfasst. Zusätzlich wurden die Einstellungen der Studierenden zu Kommunikation und Empathie im Kontext der medizinischen Versorgung bewertet. Die Antworten der Studierenden wurden mithilfe von Varianzanalysen (ANOVA) über die Semester hinweg verglichen.
Ergebnisse: Insgesamt gaben die Studierenden an, dass sich ihre Kommunikationskompetenz durch die Teilnahme am KomCuA verbessert habe, und bewerteten das Üben mit Schauspielpatient*innen als sehr hilfreich (große Effektstärken). Im Vergleich zu den Studierenden des 1. Semesters berichteten die Studierenden des 3. und ≥5. Semesters über bessere Kommunikationskompetenzen (mittlere bis große Effektstärken). Die Relevanz von Empathie im Kontext der medizinischen Versorgung (mittlere Effektstärke) wurde von den Studierenden des ≥5. Semesters höher eingestuft als von Studierenden des 1. und 3 Semesters.
Schlussfolgerung: Das KomCuA hat sich als wirksames Kommunikationscurriculum erwiesen, das sowohl die Entwicklung von Kommunikationskompetenzen bei Medizinstudierenden befördert als auch zu einer positiven Einstellung zur Rolle von Empathie beiträgt. Weitere Studien, in denen Kommunikationskompetenzen und empathischen Einstellungen der Studierenden im Längsschnitt untersucht werden, sind notwendig, um die vorliegenden Ergebnisse zu bestätigen und weitere Erkenntnisse darüber zu gewinnen, wie sich Kommunikation und Einstellungen im Laufe des Studiums entwickeln.
Schlüsselwörter
Kommunikation, Empathie, Bildung, Kommunikationskompetenzen, medizinisches Curriculum, Schauspielpatient*innen
1. Einleitung
1.1. Theoretischer Hintergrund
Die Bedeutung von guter Kommunikation und Empathie für die Entwicklung einer vertrauensvollen Arzt-Patienten-Beziehung ist seit langem bekannt, ebenso wie ihre positiven Auswirkungen auf die Gesundheit der Patient*innen und die Zufriedenheit mit der medizinischen Versorgung [1], [2]. Angesichts dieser Bedeutung haben medizinische Fakultäten in den letzten Jahren die Vermittlung kommunikativer Kompetenzen als grundlegende ärztliche Fertigkeiten in ihre Lehrpläne aufgenommen. Neben der offensichtlichen Relevanz der Implementierung von Kommunikationstrainings in die medizinischen Lehrpläne ist es wichtig, deren Wirksamkeit zu bewerten. Frühere Studien stützten sich hauptsächlich auf Umfragen oder Prüfungsergebnisse, um die Einstellung der Studierenden zur Bedeutung einer guten Arzt-Patienten-Kommunikation zu bewerten und zu beurteilen, wie sich die Kommunikationsfähigkeiten im Laufe des Studiums verbessern [3], [4], [5]. Insgesamt zeigen die Studien, dass die Kommunikationscurricula positive Effekte auf die Kommunikationsfähigkeiten der Medizinstudierenden haben [6], [7], [8], [9], vor allem, wenn sie im Rahmen von Längsschnitt-Curricula (im Gegensatz zu einzelnen Kurseinheiten) durchgeführt wurden, die es den Studierenden ermöglichen, ihre erworbenen Kommunikationsfähigkeiten wiederholt zu üben und zu verfeinern [10], [11]. Im Allgemeinen stimmen die Medizinstudierenden darin überein, dass kommunikative Fähigkeiten zu den Schlüsselkompetenz von Ärzt*innen gehören, Lernerfahrungen werden als positiv erlebt und Studierende schneiden bei objektiven strukturierten klinischen Prüfungen (OSCEs) zu kommunikativen Fähigkeiten besser ab, wenn sie zuvor an Kommunikationscurricula teilgenommen haben [3], [4], [5], [12].
1.2. Das neue Kommunikationscurriculum (KomCuA) an der Medizinischen Fakultät der Universität Augsburg
Im Oktober 2019 hat die erste Kohorte von Studierenden ihre medizinische Ausbildung an der neu gegründeten Medizinischen Fakultät der Universität Augsburg (Deutschland) begonnen. Ziel und Anspruch dieses neuen Medizinstudiums ist es, eine fachlich fundierte Ausbildung mit besonderem Schwerpunkt auf ärztlichen Kompetenzen und Rollen (einschließlich kommunikativer Kompetenzen und einer empathischen Haltung) zu vermitteln [13]. Unter der Leitung des Lehrstuhls für Medizinische Psychologie und Soziologie wurde ein neues Kommunikationscurriculum (Kommunikationscurriculum Augsburg; KomCuA) in Zusammenarbeit mit den Lehrstühlen für Psychiatrie, Psychotherapie und Psychosomatik, Hämatologie und Onkologie, Allgemeinmedizin, Kinder- und Jugendmedizin, Hygiene und Umweltmedizin, Gynäkologie, Urologie, Hals-Nasen-Ohren-Heilkunde, Kopf- und Halschirurgie, Anästhesiologie und operative Intensivmedizin, Gastroenterologie, dem Department of Medical Education Sciences (DEMEDA) und dem Psychoonkologischen Dienst des Universitätsklinikums Augsburg konzipiert und umgesetzt (siehe Abbildung 1 [Abb. 1]). Der besondere Umstand, dass die Medizinische Fakultät in Augsburg neu gegründet wurde, bot die einmalige Gelegenheit, ein interdisziplinäres Kommunikationscurriculum zu entwerfen, das von Anfang an in das gesamte medizinische Curriculum eingebettet und integriert war. Vor der Entwicklung der einzelnen Lehrinhalte des Kommunikationscurriculums diskutierte das interdisziplinäre Team ausgiebige, um die Ziele des KomCuA festzulegen, indem es die ärztlichen Rollen und Kommunikationskompetenzen definierte, die über die medizinischen Disziplinen hinweg relevant sind und die auch auf dem Nationalen Kompetenzbasierten Lernzielkatalog für die medizinische Grundausbildung (NKLM) basieren. Die Festlegung klarer Ziele ist ein wichtiger Schritt bei der Entwicklung von Lehrplänen, wie im Six-Step-Approach zur Curriculumsentwicklung von Kern dargelegt (Problemerkennung, gezielte Bedarfsermittlung, Ziele und Zielsetzungen, pädagogische Strategien, Umsetzung, Bewertung und Feedback) und von Thomas und Kollegen empfohlen [14]. Das KomCuA folgt zudem den von Silverman empfohlenen Qualitätsstandards (d.h. ein spiralförmiges, integriertes, longitudinales Curriculum) [15]. Kommunikative Kompetenzen werden als zentrale und nicht als zusätzliche medizinische Fertigkeiten gelehrt, indem sie in andere klinische Kompetenzen integriert werden und indem die Studierenden ihre Fertigkeiten in einem longitudinalen und spiralförmigen Curriculum kontinuierlich entwickeln, überprüfen und verfeinern können. Das KomCuA wurde einer intensiven internen Evaluierung und Überarbeitung unterzogen, wobei die Beiträge von Dozent*innen, Schauspielpatient*innen (SPs) und Studierenden berücksichtigt wurden. Es umfasst insgesamt 36 Unterrichtsstunden unter Verwendung verschiedener Lehrformate (Lehrstrategien): Vorlesungen (alle Studierenden), Seminare (ca. 20 Studierende), Kleingruppen-Tutorien (10-12 Studierende) und Online-Kurse (alle Studierenden, asynchron). Die Vorlesungen (insgesamt 5) erfolgen zu Beginn des Curriculums (Semester 1-4), um den Studierenden eine solide theoretische Basis zu den Themen Arzt-Patienten-Kommunikation und -Beziehung zu vermitteln. Ergänzt werden die Vorlesungen durch praktische Übungen zu Gesprächstechniken, Videoanalysen und Diskussionen in Seminargruppen (7 Seminare). Ziel der Seminare ist es, den Studierenden die Möglichkeit zu geben, die Inhalte der Vorlesungen zu vertiefen und zu reflektieren und die erlernten Kommunikationstechniken auch praktisch anzuwenden und so eine Brücke zwischen Theorie (Vorlesung) und Praxis (Kleingruppenübungen mit SPs) zu schlagen. Bereits ab dem 2. Semester üben die Studierenden die erlernten Kommunikationstechniken mit SPs in Kleingruppen unter Anleitung von geschulten Dozent*innen (9 Tutorien). Das Kleingruppenformat ist eingebettet in ein klinisches Longitudinalcurriculum, in dem zentrale klinisch-praktische Fertigkeiten vermittelt werden (z.B. körperliche Untersuchung, Blutabnahme). Alle Tutorien mit SPs werden in Zusammenarbeit mit den verschiedenen klinischen Lehrstühlen von einem kleinen interdisziplinären Kernteam (Psycholog*innen und Wissenschaftler*innen, einer Psychotherapeutin und einer Theaterpädagogin; MK, GZ, PR, MR, NR) entwickelt (einschließlich Lehrmaterial und Skripten). Dies gewährleistet konzeptionelle Stabilität, wobei jede Sitzung auf zuvor vermittelten Konzepten und Fertigkeiten aufbaut und dadurch das zuvor Gelernte mit zunehmendem Schwierigkeitsgrad und klinischer Komplexität erweitert. Zudem werden Dozent*innen, SPs und Studierende darin geschult, ein präzises und konstruktives Feedback zu geben, um die Lernerfahrung der Studierenden in den simulierte Gesprächen zu maximieren [16]. Darüber hinaus wird durch umfangreiche Schulungen mit den SPs und einer gemeinsamen Generalprobe mit SPs und Dozent*innen vor jeder Unterrichtseinheit (die Dozent*innen spielen die Rolle der Ärzt*innen), eine hohe Qualität und Vergleichbarkeit zwischen den Gruppen gewährleistet. Jedes Tutorium beginnt mit einer kurzen Wiederholung der relevanten Theorien und Kommunikationstechniken (10 Minuten), gefolgt von praktischen Übungen zur „Aktivierung“ der Studierenden (10 Minuten). Danach werden mindestens zwei simulierte Gespräche mit zwei verschiedenen SPs durchgeführt, um eine vielfältigere Erfahrung zu ermöglichen und genügend Gelegenheiten (18 Simulationsgespräche im gesamten Medizinstudium) zum Üben mit den SPs zu geben. Die Teilnahme an den Kleingruppentutorien an der Medizinischen Fakultät in Augsburg ist jedoch nicht verpflichtend, so dass Studierenden diese Möglichkeit ggf. auch ungenutzt lassen. Nach jedem Simulationsgespräch (7-10 Minuten Dauer) wird ein detailliertes Feedback gegeben, beginnend mit der Selbsteinschätzung des Studierenden in der Arztrolle, gefolgt von den Rückmeldungen des SP, der Kommiliton*innen und schließlich der Dozent*innen (ca. 30 Minuten). Ab dem 5. Semester finden die Simulationsgespräche in den Skills Labs der medizinischen Fakultät statt, was eine größere Annäherung an klinische Situationen und damit einen ökologisch valideren Kontext bietet, sowie die Möglichkeit, das Arzt-Patienten-Gespräch von einem Nebenraum aus durch einen Zwei-Wege-Spiegel und inklusive Audioübertragung zu beobachten. Bis zum 4. Semester finden die Gespräche in regulären Seminarräumen statt.
Abbildung 1: Übersicht über das Kommunikationscurriculum der Medizinischen Fakultät der Universität Augsburg (KomCuA)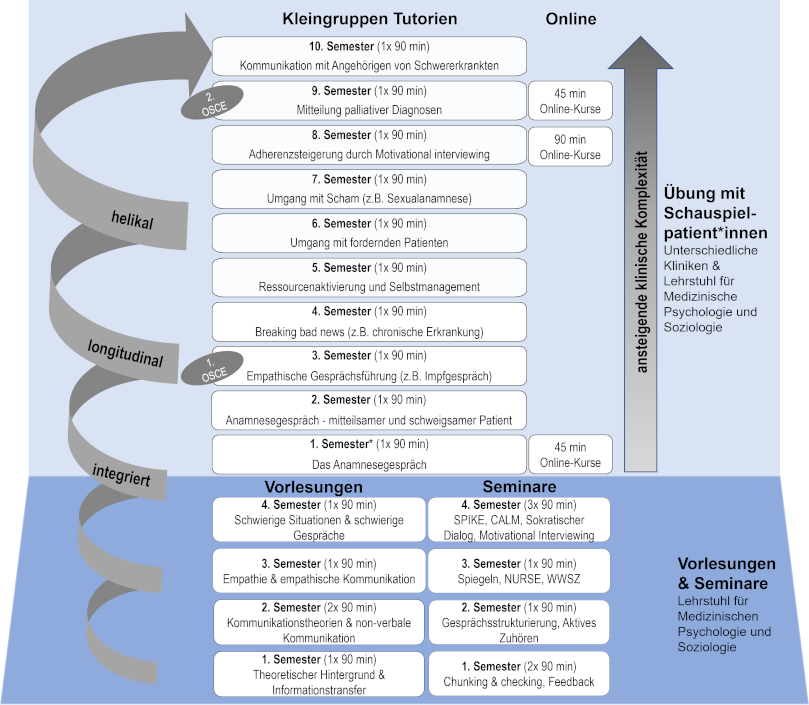
Kommunikationstheorien und -techniken (5 Vorlesungen und 7 Seminare mit insgesamt 18 Stunden Dauer) werden in den ersten beiden Jahren (1. bis 4. Semester) gelehrt. Ab dem 2. Semester üben die Studierenden die erworbenen Kommunikationsfähigkeiten und -techniken mit SPs (9 Kleingruppen-Tutorien, ergänzt durch 3 Online-Kurse im Umfang von insgesamt 18 Stunden). Die Kommunikationsfähigkeiten der Studierenden werden in zwei OSCEs (3. und 9. Semester) geprüft. Anmerkung: *im 1. Semester nehmen die Studierenden an einem Kleingruppentutorium teil, in dem sie die Anamneseerhebung ohne SPs üben.
Zusammenfassend sind die Hauptmerkmale des KomCuA folgende: die frühzeitige Einbindung des Kommunikationscurriculums in die Entwicklung des gesamten medizinischen Curriculums, die Konzeption und Implementierung des Curriculums unter der Leitung eines Kernteams, die interdisziplinäre Zusammenarbeit mit mehreren Kliniken, die intensive Schulung und Vorbereitung der simulierten Gespräche mit den SPs, die integrierte, spiralförmige und longitudinale Struktur des Curriculums sowie seine wissenschaftliche Evaluation. Seit Oktober 2019 befindet sich das Curriculum in der Implementierungs- und Evaluations- bzw. Feedbackphase.
1.3. Ziele der Studie
Ziel dieser Studie war es, das KomCuA zu evaluieren, indem untersucht wurde, ob sich die Kommunikationskompetenzen und die Einstellungen der Studierenden zu Kommunikation und Empathie zwischen den Semestern (1., 3., ≥5. Semester) unterscheiden und indem die Studierenden gebeten wurden, zu bewerten, ob SPs hilfreich sind, um Kommunikationsfähigkeiten und -techniken zu erlernen.
Entsprechend sollte die Hypothese geprüft werden, wonach Studierende des ≥5. Semesters bessere Kommunikationskompetenzen berichten im Vergleich zu Studierende des 3. Semesters und Studierende des 3. Semesters bessere Kompetenzen als Studierende des 1. Semesters. Ebenso erwarteten wir, dass die Einstellung zu Kommunikation und Empathie mit zunehmendem Semester positiver ausfallen würden. Basierend auf früheren Studien sind wir davon ausgegangen, dass die Studierenden (unabhängig vom Semester) insgesamt positive Erfahrungen mit den SPs berichten würden.
2. Methoden
Die Datenerhebung erfolgte mittels einer Online-Befragung zu Beginn des Wintersemesters 2022/2023 (Querschnittsdesign). Die Studie wurde von der zuständigen Ethikkommission der Universität München, Deutschland, genehmigt (Projektnummer 22-0659) und in Übereinstimmung mit der Deklaration von Helsinki durchgeführt.
2.1. Teilnehmer*innen
Medizinstudierende der Universität Augsburg, die im 1., 3., 5. oder 7. Semester eingeschrieben waren, wurden über interne E-Mails informiert und zur Teilnahme an der Studie rekrutiert. Alle Teilnehmer*innen gaben ihr schriftliches Einverständnis und erhielten für ihre Teilnahme eine entsprechende Teilnahmebestätigung (0,5 Versuchspersonenstunden) oder eine finanzielle Entschädigung (5 Euro). Zum Zeitpunkt der Befragung hatten die Studierenden des 1. Semesters noch keine Lehrveranstaltungen des Kommunikations-Curriculums besucht, die Studierenden des 3. Semesters hatten 3 Vorlesungen, 3 Seminare, 1 Online-Kurs und 2 Kleingruppen-Tutorien besucht und die Studierenden des 5. und 7. hatten 5 Vorlesungen, 7 Seminare, 1 Online-Kurs und 4 bzw. 6 Kleingruppen-Tutorien besucht.
2.2. Online-Befragung
Die Online-Befragung umfasste sowohl einzelne Items (in Anlehnung an Zimmermann et al. [5]) als auch validierte Fragebögen (mit guten psychometrischen Kennwerten), um die Kommunikationskompetenzen (Selbstbericht) der Studierenden zu erheben, die Nutzung von SPs zu evaluieren sowie die Einstellungen der Studierenden zu Kommunikation und Empathie im Kontext der medizinischen Versorgung zu erfassen. Die Befragung wurde mit der Software SoSci Survey ([soscisurvey.de]; SoSci Survey GmbH, München, Deutschland) durchgeführt.
2.2.1. Kommunikationsfähigkeiten und Curriculumsevaluation
Wir verwendeten 11-stufige numerische Bewertungsskalen, um die Selbstwahrnehmung der Studierenden bezüglich ihrer eigenen Kommunikationskompetenz (alle Semester), die wahrgenommene Veränderung ihrer eigenen Kommunikationskompetenz (Qualität und Selbstsicherheit) aufgrund der Teilnahme am Kommunikationscurriculum (alle Semester außer dem 1. Semester) und den wahrgenommenen Nutzen des Übens mit SPs (alle Semester außer dem 1. Semester) zu quantifizieren. Diese Items wurden adaptiert basierend auf der Arbeit von Zimmermann et al. [5] (für weitere Details zu den hier verwendeten Skalen siehe Abbildung 2 [Abb. 2] und Abbildung 3 [Abb. 3]).
Abbildung 2: Kommunikationskompetenz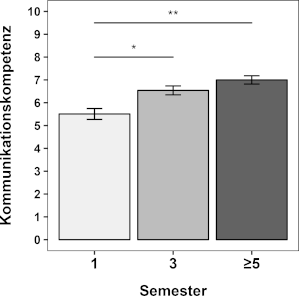
Dargestellt sind die Durchschnittswerte zur selbsteingeschätzten Kommunikationskompetenz der Studierenden aus Semestern 1, 3 und ≥5. Die Frage lautete: „Wie schätzen Sie Ihre Kommunikationskompetenz im Kontext Arzt-Patienten-Kommunikation ein?“ mit Antwortmöglichkeiten auf einer 11-stufigen numerischen Bewertungsskala von 0 (sehr schlecht) bis 10 (sehr gut). Die Fehlerbalken geben den Standardfehler des Mittelwerts (SEM) an. *p<.016, **p<.001 (α-Niveau angepasst auf 0.016 für multiples Testen (Bonferroni-Korrektur)).
Abbildung 3: Einfluss KomCuA auf Kommunikationskompetenz (Veränderung der Qualität und der Selbstsicherheit) und auf das Lernen mit SPs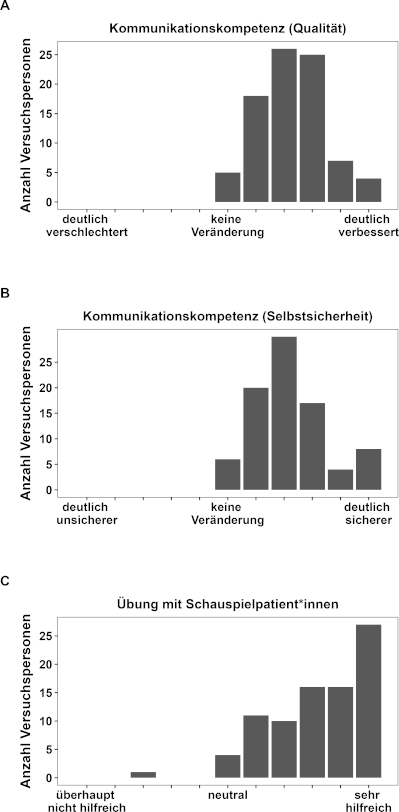
A) Häufigkeitsverteilung der Antworten bezüglich Veränderung der Kommunikationskompetenz (Qualität) aufgrund der Teilnahme am KomCuA. Die Frage lautete: „Wie schätzen Sie die Veränderung Ihrer Gesprächsführungskompetenz durch die Lehrveranstaltungen des Kommunikationscurriculums ein?“, mit Antwortmöglichkeiten auf einer 11-stufigen numerischen Bewertungsskala von 0 (deutlich verschlechtert), 5 (keine Veränderung) bis 10 (deutlich verbessert). B) Häufigkeitsverteilung der Antworten bezüglich Veränderung der Kommunikationskompetenz (Selbstsicherheit) aufgrund der Teilnahme am KomCuA. Die Frage lautete: „Wie schätzen Sie die Veränderung Ihrer Gesprächsführungskompetenz durch die Lehrveranstaltungen des Kommunikationscurriculums ein?“, mit Antwortmöglichkeiten auf einer 11-stufigen numerischen Bewertungsskala von 0 (deutlich unsicherer), 5 (keine Veränderung) bis 10 (deutlich sicherer). C) Häufigkeitsverteilung der Antworten bezüglich des Nutzens der Übungen mit SPs. Die folgende Frage wurde verwendet: „Wie schätzen Sie das Erlernen von Gesprächsführungskompetenzen mit Schauspielpatient*innen ein?“ mit Antwortmöglichkeiten auf einer 11-stufigen numerischen Bewertungsskala von 0 (überhaupt nicht hilfreich), 5 (neutral) bis 10 (sehr hilfreich). Anmerkungen: Die Daten stammen nur von Studierenden des 3. und ≥5. Semesters, da die Studierenden des 1. Semesters zum Zeitpunkt der Befragung noch keine KomCuA Lehrveranstaltung besucht hatten.
2.2.2. Einstellungen zur Kommunikationskompetenz (CSAS-G) und zur Empathie (JSPE-S)
Die Einstellung der Studierenden zum Erwerb kommunikativer Kompetenzen wurde mithilfe der deutschen Version der Communication Skills Attitude Scale (CSAS-G); [17]) erfasst. Die Skala besteht aus insgesamt 26 Items mit Antwortmöglichkeiten von 1 (stimme überhaupt nicht zu) bis 5 (stimme voll und ganz zu), die auf zwei Faktoren [positive (CSAS-PAS) und negative (CSAS-NAS) Kommunikationseinstellungen] laden.
Die Einstellung zur Relevanz von Empathie in der Arzt-Patienten-Beziehung wurde mithilfe der deutschen Version der Jefferson Scale of Physician Empathy (JSPE-S; [18], [19]) für Studierende erfasst. Der JSPE-S umfasst 20 Items mit Antwortmöglichkeiten von 1 (stimme überhaupt nicht zu) bis 7 (stimme voll und ganz zu). Der Gesamtwert wurde durch Summierung aller Items berechnet.
2.3. Statistische Analyse
Statistische Analysen wurden mit der Software R (Version 4.0.5; [20]) durchgeführt. Die abhängigen Variablen (Kompetenzen/Einstellungen zu Kommunikation und Empathie) wurden mittels univariater Varianzanalysen (ANOVA) über die verschiedenen Semester hinweg verglichen (3 Faktorstufen). Die Stichprobengrößen für jedes Semester variierten, insbesondere die Stichprobe in den Semestern 5 und 7 waren im Vergleich zu den Semestern 1 und 3 deutlich kleiner. Da die Studierenden des 5. und 7. Semesters ähnlich viele KomCuA Inhalte absolviert haben (Anzahl der Vorlesungen und Seminare ist gleich, nur die Anzahl der Kleingruppenübungen unterscheidet sich: 4 vs. 6) und da sie sich in Bezug auf die selbst eingeschätzten Kommunikationskompetenz und Einstellung zu Empathie/Kommunikation nicht signifikant unterschieden (alle p-Werte >.05), wurden diese Studierenden zu einer Gruppe zusammengefasst (≥5. Semester). Im Falle eines signifikanten Haupteffekts wurden Post-hoc-Tests durchgeführt, um festzustellen, welche Semester sich signifikant unterschieden (Bonferroni-Korrektur mit α=0,016 wurde für Mehrfachtests herangezogen). Einstichproben-t-Tests (Referenzwert=5, entspricht „keine Veränderung“ auf einer Skala von 0-10) wurden durchgeführt, um festzustellen, ob die Studierenden (3. und ≥5. Semester) eine Verbesserung ihrer Kommunikationskompetenz berichteten und ob sie das Üben mit SPs als hilfreich empfanden. Da wir für keine der abhängigen Variablen Geschlechtsunterschiede finden konnten, wurde das Geschlecht nicht als Kovariate in die Modelle aufgenommen.
3. Ergebnisse
3.1. Demografische Daten
Zum Zeitpunkt der Studie waren insgesamt 352 Studierende an der medizinischen Fakultät Augsburg eingeschrieben, und 187 Studierende nahmen an der Studie teil. Da 37 von ihnen (20%) nicht alle Fragen/Fragebögen ausfüllten, wurden diese ausgeschlossen, was zu einer Stichprobe von 150 Studierenden mit einem vollständigen Datensatz führte (95 weiblich, 54 männlich, 1 nicht-binär, Durchschnittsalter: 21,8±3,2 Jahre). 65 Studierende waren im 1. Semester eingeschrieben, 48 Studierende im 3. Semester und 37 Studierende in den ≥5. Semestern (26 im 5. und 11 im 7. Semester). Die Studierenden gaben an, im Durchschnitt 85% der Lehrveranstaltungen besucht zu haben (es gab keine Anwesenheitspflicht).
3.2. Online-Befragung
Die deskriptive Statistik zu den Fragen/Fragebögen (Durchschnitt und Standardabweichung) sind nach Semester getrennt in Tabelle 1 [Tab. 1] aufgeführt.
Tabelle 1: Übersicht zu den Fragen/Fragebögen der Online-Befragung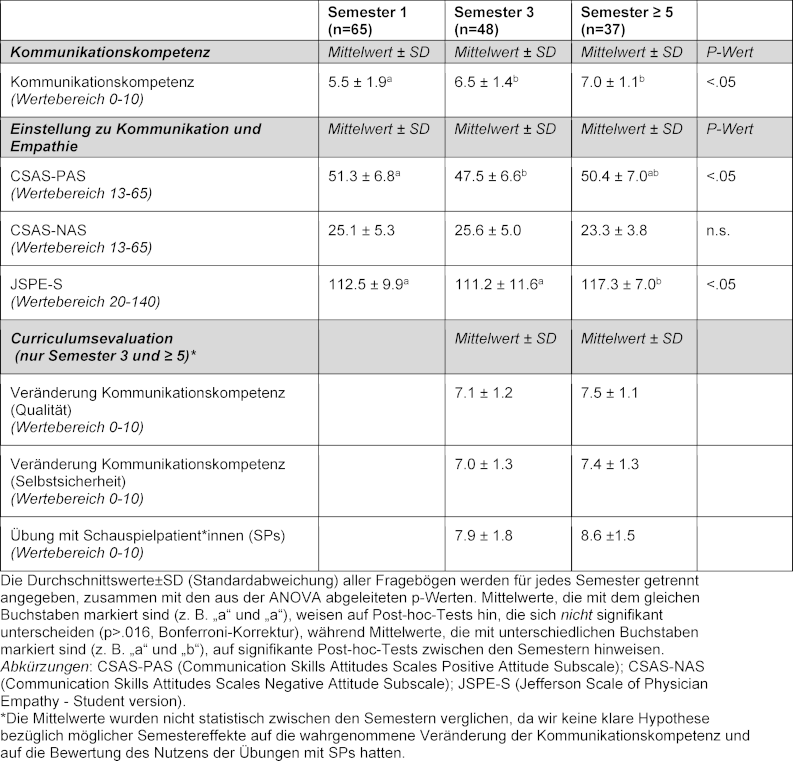
3.2.1. Kommunikationsfähigkeiten
Die Selbsteinschätzung der Studierenden bezüglich ihrer eigenen Kommunikationskompetenz unterschied sich signifikant zwischen den Semestern (einfaktorielle ANOVA; F2,147=12.130, p<.001; siehe Abbildung 2 [Abb. 2]). Post-hoc-Vergleiche ergaben, dass die Studierenden des 3. Semesters ihre Kommunikationskompetenz signifikant höher bewerteten (6,5 vs. 5,5 auf einer Skala von 0-10) als Studierende des 1. Semesters (p=0,001; Cohen’s d=0,6). Studierenden des ≥5. Semesters schätzten ihre Kommunikationskompetent deskriptiv am höchsten ein (siehe Tabelle 1 [Tab. 1]); unterschieden sich jedoch nur signifikant von den Studierenden des 1. Semesters (7,0 vs. 5,5 Punkte; p<.001; Cohen’s d=0,9).
Die Studierenden des 3. und ≥5. Semesters sollten zusätzlich bewerten, ob sich ihre Kommunikationskompetenz durch das KomCuA verändert hat und ob die Übung mit SPs hilfreich war (siehe Abbildung 3 [Abb. 3]). Einstichproben-t-Tests zeigten, dass die Studierenden angaben, dass sich ihre Kommunikationskompetenz durch das KomCuA signifikant verbessert hat, sowohl in Bezug auf die Qualität (durchschnittlich 7,2 auf einer 11-Punkte-Skala; mit 5=keine Veränderung; t(84)=17,458, p<.001; Cohen’s d=1,89) als auch in Bezug auf die Selbstsicherheit (durchschnittlich 7,2 auf einer 11-Punkte-Skala; mit 5=keine Veränderung; t(84)=15,406, p<.001; Cohen’s d=1,67). Darüber hinaus wurde das Üben mit SPs als sehr hilfreich bewertet (durchschnittlich 8.2 auf einer 11-Punkte-Skala; mit 5=neutral; t(84)=17.455, p<.001; Cohen’s d=1.89).
3.2.2. Einstellungen zu Kommunikationskompetenz und Empathie
Es wurden einfaktorielle ANOVAs durchgeführt, um zu untersuchen, ob sich die Einstellung der Studierenden zum Erwerb kommunikativer Kompetenzen (positive und negative CSAS-Subskalen) zwischen den Semestern unterschied. Bezüglich der positiven Subskala ergab sich ein signifikanter Semestereffekt (F2,147=4.654, p=0.011). Post-hoc-Vergleiche zwischen den Semestern zeigten, dass Studierende des 1. Semesters eine positivere Einstellung zum Erwerb kommunikativer Kompetenzen hatten als Studierende des 3. Semesters (p=0,003; Cohen’s d=0,6). Die Einstellungen der Studierenden ≥5. Semester waren ähnlich wie die der Studierenden des 1. Semesters und deskriptiv (aber nicht signifikant) höher als die der Studierenden des 3. Semesters (p=0,053; Cohen’s d=0,4). Weitere Post-hoc-Vergleiche waren nicht signifikant.
Hinsichtlich der Einstellungen zur Relevanz von Empathie in der Arzt-Patienten-Beziehung fanden wir einen statistisch signifikanten Semestereffekt (F2,147=4.327, p=0.015; siehe Abbildung 4 [Abb. 4]). Studierende ≥5. Semester gaben signifikant höhere Werte im JSPE-S sowohl im Vergleich zum 1. Semesters (p=0.006; Cohen’s d=0.5) als auch im Vergleich zum 3. Semester (p=0.004; Cohen’s d=0.6) an. Weitere Post-hoc-Vergleiche waren nicht signifikant.
Abbildung 4: Einstellungen zur Relevanz von Empathie in der Arzt-Patienten-Beziehung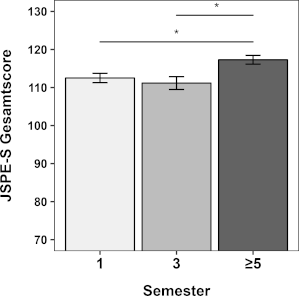
Wir haben die deutsche Studentenversion der Jefferson Scale of Physician Empathy (JSPE-S) verwendet, um die Einstellungen zur Relevanz von Empathie in der Arzt-Patienten-Beziehung zu erfassen. Die Mittelwerte des JSPE-S der Studierenden aus Semester 1, 3 und ≥5 sind dargestellt (möglicher Wertebereich ist 20-140, wobei höhere Werte eine positivere Einstellung zu Empathie anzeigen). Die Fehlerbalken geben den Standardfehler des Mittelwerts (SEM) an. *p<.016 (α-Niveau angepasst auf 0.016 für multiples Testen (Bonferroni-Korrektur)).
4. Diskussion
Ziel dieses Artikels war es, das KomCuA, ein neu entwickeltes Kommunikationscurriculum an der Medizinischen Fakultät der Universität Augsburg, zu beschreiben und zu evaluieren. Zu diesem Zweck wurden die Kommunikationskompetenz und die Einstellungen zu Kommunikation und Empathie von Studierenden des 1. Semesters, die noch nicht mit dem Kommunikationscurriculum begonnen hatten, mit Studierenden des 3. und ≥5. Semester verglichen. Die Studierenden sollten zusätzlich bewerten, wie sich ihre Kommunikationskompetenz durch die Teilnahme am Kommunikationscurriculum verändert hat und wie hilfreich sie das Üben mit SPs empfanden.
4.1. KomCuA Evaluation
Unsere Ergebnisse zeigen, dass das KomCuA einen positiven Einfluss auf die von den Studierenden angegebenen Kommunikationskompetenz hat. Studierende des 3. und ≥5. Semesters gaben bessere Kommunikationskompetenzen an als Studierende des 1. Semesters (im Durchschnitt 1,0 bzw. 1,5 Punkte höher auf einer Skala von 0-10; mittlere bis große Effektstärken). Die Unterschiede in der Kommunikationskompetenz zwischen Studierenden des 1. und 3. Semesters waren im Vergleich zu Studierenden des 3. und ≥5. Semesters ausgeprägter, was darauf zurückzuführen sein könnte, dass vor allem zu Beginn des Curriculums viel Raum für Verbesserungen besteht. Insgesamt berichteten die Studierenden auch, dass sich ihre Kommunikationskompetenz durch die Teilnahme am Kommunikationscurriculum sowohl qualitativ als auch in Bezug auf ihre Selbstsicherheit verbessert hat. Gleichermaßen bewerteten die Studierenden die Möglichkeit, mit SPs zu üben als (sehr) hilfreich (große Effektgrößen). Unsere Ergebnisse stehen im Einklang mit früheren Studien, die Kommunikationscurricula an anderen medizinischen Fakultäten evaluiert haben und ebenfalls von positiven Bewertungen durch die Studierenden berichteten [3], [4], [5]. Hierbei ist ferner zu beachten, dass für das KomCuA keine Anwesenheitspflicht besteht; dennoch besuchten die Studierenden im Durchschnitt 85% der Lehrveranstaltungen. Dies allein ist ein Indikator dafür, dass ein grundsätzliches Interesse am Erlernen und Üben von Kommunikation besteht und deutet auf einen wahrgenommenen Nutzen des Trainings hin. Die Evaluation des gesamten KomCuA (Semester 1-10) konnte noch nicht erfolgen, da unsere älteste Studierendenkohorte zum Zeitpunkt der Befragung im 7. Semester eingeschrieben war. Angesichts der hier beobachteten positiven Auswirkungen und des spiralförmigen, integrierten, längsschnittlichen Charakters unseres Lehrplans erwarten wir noch weitere positive Effekte bis zum Ende des Studiums.
4.1.1. Einstellungen zu Kommunikation und Empathie
Neben der Frage, wie die Studierenden ihre eigenen Kommunikationskompetenz einschätzen und ob sich diese durch unser Kommunikationscurriculum verändert hat, haben wir auch die Einstellung der Studierenden zur Relevanz von Kommunikation für die Arzt-Patienten-Beziehung untersucht. Hier konnten wir jedoch keine deutlichen Unterschiede zwischen den Semestern feststellen. Die positive Einstellung zur Bedeutung von Kommunikation fiel bei Studierenden des 3. Semesters signifikant niedriger als bei Studierenden des 1. Semesters aus. Frühere Studien, in denen derselbe Fragebogen (CSAS) verwendet wurde, kamen ebenfalls zu uneindeutigen bzw. kontrastierenden Ergebnissen, wobei sich die Einstellung der Studierenden zur Kommunikation nach Teilnahme an einem Kommunikationstraining in beide Richtungen (Zu- und Abnahme) veränderte [17], [21], [22], [23]. Allerdings bewerteten die Studierenden des ersten Semesters die Relevanz von Kommunikation für die Arzt-Patienten-Beziehung bereits sehr hoch (im Durchschnitt 51,3 von 65 Punkten), so dass nur wenig Raum für Verbesserung im Verlauf des Studiums bleibt, was erklären könnte, warum die Einstellung der älteren Studierenden nicht signifikant positiver ausfiel. Auch die negativen Einstellungswerte waren bei allen Studierenden niedrig (im Durchschnitt 24,5 von 65 Punkten), was wiederum auf eine begrenzte Möglichkeit für Veränderung hindeutet.
Hinsichtlich der Einstellung zur Relevanz von Empathie für die Arzt-Patienten-Beziehung konnten wir einen positiven Einfluss unseres Curriculums feststellen. So bewerteten Studierenden des ≥5. Semesters die Relevanz von Empathie signifikant höher als die Studierenden des 1. und 3. Semesters. Das Fehlen eines signifikanten Unterschieds zwischen Studierenden des 1. und 3. Semesters könnte mit der Organisation der Lehrinhalte unseres Curriculums erklärt werden. Die Relevanz von Empathie wird im 3. Semester behandelt und im 4. Semester ausführlich vertieft, d.h. die Studierenden des 3. Semesters hatten zum Zeitpunkt der Befragung erst eine Einführung in das Thema. Unsere Ergebnisse stehen im Gegensatz zu früheren Befunden, die einen Rückgang der Empathie bei Medizinstudierenden im Laufe des Studiums beschreiben [24], [25], [26]. Eine kürzlich durchgeführte Untersuchung kam jedoch zu dem Schluss, dass die Ergebnisse zur Veränderung der Empathie häufig widersprüchlich sind und es sowohl Hinweise auf Abnahme, Zunahme als auch auf keine Veränderungen in der Empathie während des Medizinstudiums gibt [27]. Ein möglicher Grund für die uneinheitlichen Ergebnisse könnte darin liegen, dass die Studierenden, insbesondere in den ersten Studienjahren, in der Regel nur wenig Kontakt mit Patient*innen haben, was die Bewertung der Relevanz von Empathie für die Arzt-Patienten-Beziehung wahrscheinlich etwas hypothetisch und damit ungenau macht. An unserer Fakultät hingegen findet der erste Kontakt mit Patient*innen schon sehr früh statt (bereits im 1. Semester).
4.2. Einschränkungen
Das Querschnittsdesign unserer Studie schränkt die Interpretation der Ergebnisse in Bezug auf die Kausalität ein. Allerdings weisen unsere Ergebnisse konsistent darauf hin, dass das KomCuA einen positiven Einfluss auf die selbsteingeschätzte Kommunikationskompetenz der Studierenden hat. Ein weiteres Problem von Querschnittsstudien sind mögliche Kohorteneffekte. Wir gehen jedoch davon aus, dass solche Effekte in unserer Stichprobe unwahrscheinlich sind, da die kulturellen und generationellen Merkmale der Teilnehmer*innen sehr ähnlich sind. Allerdings haben wir keine detaillierten soziodemografischen Daten (zusätzlich zu Geschlecht und Alter) erhoben, die zur Untermauerung dieser Annahme herangezogen werden könnten. Darüber hinaus ist es möglich, dass die Angaben zur Verbesserung der Kommunikationskompetenz anfällig für Erinnerungsverzerrungen waren, da die Kommunikationskompetenz rückblickend – zu Beginn des Medizinstudiums – mit der zum Zeitpunkt der Datenerhebung verglichen werden sollte, und die Kommunikationskompetenz nicht im Längsschnitt gemessen wurde.
5. Schlussfolgerungen und Ausblick
Unsere Ergebnisse zeigen, dass das KomCuA ein effektives Kommunikationscurriculum ist, das Medizinstudierenden bei der Entwicklung und Verbesserung ihrer Kommunikationskompetenzen und empathischen Einstellungen unterstützt. In Übereinstimmung mit früheren Studien [28] wird die Möglichkeit mit SPs Arzt-Patienten-Gespräche zu üben, von den Studierenden als ein sehr positives und relevantes Instrument zur Verbesserung der Kommunikationskompetenz angesehen und sollte schon früh im medizinischen Curriculum integriert werden. Die Einstellung zur Relevanz von guter Kommunikation und Empathie für die Arzt-Patienten-Beziehung war bereits bei den Studierenden des ersten Semesters positiv, so dass nur noch wenig Raum für Verbesserungen blieb. Dennoch wurde die Relevanz von Empathie von den Studierenden des ≥5. Semesters am höchsten eingeschätzt. Zukünftige Studien sollten Längsschnittdesigns verwenden, um weiter zu untersuchen, wie sich Kommunikationskompetenz und empathische Einstellungen im Laufe des Medizinstudiums und insbesondere über verschiedene medizinische Kommunikationscurricula hinweg verändern und entwickeln.
Daten
Daten für diesen Artikel sind im Dryad-Repositorium verfügbar: [https://doi.org/10.5061/dryad.k6djh9wcj] [29]
Autor*innen
Erstautorenschaft
Die Autor*innen Giulia Zerbini und Philipp Reicherts teilen sich die Erstautorenschaft.
ORCIDs der Autor*innen
- Giulia Zerbini: [0000-0002-5348-9212]
- Philipp Reicherts: [0000-0002-7031-0261]
- Pia Schneider: [0000-0002-8189-8961]
- Martina Kadmon: [0009-0007-0103-3567]
- Marco Roos: [0000-0003-1596-5908]
- Mareike Schimmel: [0000-0003-0611-3922]
- Wolfgang Strube: [0000-0003-2380-7651]
- Miriam Kunz: [0000-0002-0740-6738]
Danksagung
Wir danken allen Lehrenden und Schauspielpatient*innen im KomCuA.
Interessenkonflikt
Sophie-Kathrin Greiner ist Mitglied des Beirats der GOLDKIND-Stiftung. Wolfgang Strube hat ein bezahltes Referat von Mag & More (neurocare) und Recordati erhalten. Er war Mitglied eines Beirats von Recordati.
Die anderen Autor*innen erklären, dass sie keinen Interessenkonflikt im Zusammenhang mit diesem Artikel haben.
Literatur
[1] Stewart MA. Effective physician-patient communication and health outcomes: a review. CMAJ. 1995;152(9):1423-1433.[2] Ha J, Longnecker N. Doctor-patient communication: a review. Ochsner J. 2010;10(1):38-43.
[3] Kienle R, Freytag J, Luck S, Eberz P, Langenbeck S, Sehy V, Hitzblech T. Communication skills training in undergraduate medical education at Charite - Universitatsmedizin Berlin. GMS J Med Educ. 2021;38(3):Doc56. DOI: 10.3205/zma001452
[4] Gebhardt C, Mehnert-Theuerkauf A, Hartung T, Zimmermann A, Glaesmer H, Götze H. COMSKIL: a communication skills training program for medical students. GMS J Med Educ. 2021;38(4):Doc83. DOI: 10.3205/zma001479
[5] Zimmermann A, Baerwald C, Fuchs M, Girbardt C, Götze H, Hempel G, Hempel G, von Klitzing K, Rotzoll D. The Longitudinal Communication Curriculum at Leipzig University, Medical Faculty - implementation and first experiences. GMS J Med Educ. 2021;38(3):Doc58. DOI: 10.3205/zma001454
[6] Smith S, Hanson JL, Tewksbury LR, Christy C, Talib NJ, Harris MA, Beck GL, Wolf FM. Teaching patient communication skills to medical students: a review of randomized controlled trials. Eval Health Prof. 2007;30(1):3-21. DOI: 10.1177/0163278706297333
[7] Humphris GM, Kaney S. Assessing the development of communication skills in undergraduate medical students. Med Educ. 2008;35(3):225-231. DOI: 10.1046/j.1365-2923.2001.00869.x
[8] Hausberg MC, Hergert A, Kroger C, Bullinger M, Rose M, Andreas S. Enhancing medical students' communication skills: development and evaluation of an undergraduate training program. BMC Med Educ. 2012;12:16. DOI: 10.1186/1472-6920-12-16
[9] Choudhary A, Gupta V. Teaching communications skills to medical students: Introducing the fine art of medical practice. Int J Appl Basic Med Res. 2015;5(Suppl 1):S41-S44. DOI: 10.4103/2229-516X.162273
[10] Bachmann C, Roschlaub S, Harendza S, Keim R, Scherer M. Medical students' communication skills in clinical education: Results from a cohort study. Patient Educ Couns. 2017;100(10):1874-81. DOI: 10.1016/j.pec.2017.05.030
[11] Kataoka H, Iwase T, Ogawa H, Mahmood S, Sato M, DeSantis J, Hojat M, Gonnella JS. Can communication skills training improve empathy? A six-year longitudinal study of medical students in Japan. Med Teach. 2019;41(2):195-200. DOI: 10.1080/0142159X.2018.1460657
[12] Yedidia MJ, Gillespie CC, Kachur E, Schwartz MD, Ockene J, Chepaitis AE, Snyder CW, Lazare A, Lipkin Jr M. Effect of communications training on medical student performance. JAMA. 2003;290(9):1157-1165. DOI: 10.1001/jama.290.9.1157
[13] Härtl A, Berberat P, Fischer MR, Forst H, Grützner S, Händl T, Joachimski F, Linné R, Märkl B, Naumann M, Putz R, Schneider W, Schöler C, Wehler M, Hoffmann R. Development of the competency-based medical curriculum for the new Augsburg University Medical School. GMS J Med Educ. 2017;34(2):Doc21. DOI: 10.3205/zma001098
[14] Thomas PA, Kern DE, Hughes MT, Tackett SA, Chen BY. Curriculum development for medical education: a six-step approach. Baltimore (MA): JHU press; 2022.
[15] Silverman J. Teaching clinical communication: a mainstream activity or just a minority sport? Patient Educ Couns. 2009;76(3):361-367. DOI: 10.1016/j.pec.2009.06.011
[16] Chowdhury RR, Kalu G. Learning to give feedback in medical education. Obstet Gynaecol. 2004;6(4):243-247. DOI: 10.1576/toag.6.4.243.27023
[17] Busch AK, Rockenbauch K, Schmutzer G, Brähler E. Do medical students like communication? Validation of the German CSAS (Communication Skills Attitude Scale). GMS Z Med Ausbild. 2015;32(1):Doc11. DOI: 10.3205/zma000953
[18] Hojat M, Mangione S, Nasca TJ, Cohen MJM, Gonnella JS, Erdmann JB, Veloski J, Magee M. The Jefferson Scale of Physician Empathy: Development and Preliminary Psychometric Data. Educ Psychol Meas. 2001;61(2):349-65. DOI: 10.1177/00131640121971158
[19] Neumann M, Scheffer C, Tauschel D, Lutz G, Wirtz M, Edelhäuser F. Physician empathy: definition, outcome-relevance and its measurement in patient care and medical education. GMS Z Med Ausbild. 2012;29(1):Doc11. DOI: 10.3205/zma000781
[20] Team RC. R: A language and environment for statistical computing. Vienna: R Foundation for Statistical Computing; 2021.
[21] Koponen J, Pyörälä E, Isotalus P. Comparing three experiential learning methods and their effect on medical students' attitudes to learning communication skills. Med Teach. 2012;34(3):e198-207. DOI: 10.3109/0142159X.2012.642828
[22] Rees C, Sheard C. Evaluating first-year medical students' attitudes to learning communication skills before and after a communication skills course. Med Teach. 2003;25(3):302-307. DOI: 10.1080/0142159031000100409
[23] Moral RR, Garcia de Leonardo C, Caballero Martinez F, Monge Martin D. Medical students' attitudes toward communication skills learning: comparison between two groups with and without training. Adv Med Educ Pract. 2019;10:55-61. DOI: 10.2147/AMEP.S182879
[24] Hojat M, Mangione S, Nasca TJ, Rattner S, Erdmann JB, Gonnella JS, Gonnella JS, Magee M. An empirical study of decline in empathy in medical school. Med Educ. 2004;38(9):934-941. DOI: 10.1111/j.1365-2929.2004.01911.x
[25] Chen DC, Kirshenbaum DS, Yan J, Kirshenbaum E, Aseltine RH. Characterizing changes in student empathy throughout medical school. Med Teach. 2012;34(4):305-311. DOI: 10.3109/0142159X.2012.644600
[26] Neumann M, Edelhäuser F, Tauschel D, Fischer MR, Wirtz M, Woopen C, Haramati A, Scheffer C. Empathy decline and its reasons: a systematic review of studies with medical students and residents. Acad Med. 2011;86(8):996-1009. DOI: 10.1097/ACM.0b013e318221e615
[27] Andersen FA, Johansen AB, Sondergaard J, Andersen CM, Assing Hvidt E. Revisiting the trajectory of medical students' empathy, and impact of gender, specialty preferences and nationality: a systematic review. BMC Med Educ. 2020;20(1):52. DOI: 10.1186/s12909-020-1964-5
[28] Rees C, Sheard C, McPherson A. Medical students' views and experiences of methods of teaching and learning communication skills. Patient Educ Couns. 2004;54(1):119-121. DOI: 10.1016/S0738-3991(03)00196-4
[29] Zerbini G, Reicherts P, Reicherts M, Roob N, Schneider P, Dankert A, Greiner SK, Kadmon M, Leichner V, Roos M, Schimmel M, STrube W, Temizel S, Uhrmanner L, Kunz M. Data from: Communication skills of medical students: Evaluation of a new communication curriculum at the University of Augsburg. Dryad; 2024. DOI: 10.5061/dryad.k6djh9wcj




